sábado, 19 de diciembre de 2009
Feliz 2010
El Blog toma vacaciones hasta febrero donde volverá para apoyar a los alumnos que deben rendir recuperatorio.
Muchas gracias por vuestra colaboración
domingo, 29 de noviembre de 2009
Examen Final
Queda un exámen con evaluación demorada. El alumno Sorbellini deberá comunicarse a la brevedad con la secretaría de la Sociedad o con los Coordinadores del Curso.
Muchas gracias y hasta siempre

viernes, 20 de noviembre de 2009
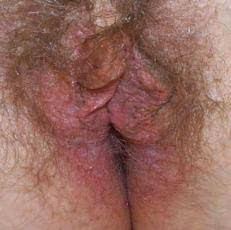
Bases moleculares del cáncer cervical
Liquen escleroso
Gracias
NO DEJEN DE RESPONDER LA ENCUESTA
jueves, 19 de noviembre de 2009
Tratamiento de los condilomas vulvares
miércoles, 18 de noviembre de 2009
Mostración Patología Vulvar
lunes, 16 de noviembre de 2009
Encuesta de Satisfacción
Los que no hayan recibido el mail para ingresar a la encuesta, conéctense a este link (una entrada por equipo)
http://www.e-encuesta.com/answer.do?testid=Z7+LTJYeEyo=
Muchas gracias
sábado, 14 de noviembre de 2009
¡Importante! - Evaluación Práctica - Horarios
Cuadro de búsqueda
viernes, 13 de noviembre de 2009
VIN (resumen)
Modificaciones FIGO 2009
jueves, 12 de noviembre de 2009
La prueba de Schiller
Hacia 1928 Walter Schiller desarrollaba un test con lugol; descubrió que el epitelio escamoso diferenciado contiene glucógeno y podía colorearse en vivo con una solución de lugol y que, por el contrario, el epitelio anómalo y carcinomatoso no contiene glucógeno y, por tanto, no toma el colorante (test de Schiller). Hinselmann reconoció la utilidad de la técnica y la adoptó. Hinselmann asociaba la inspección colposcópica con la biopsia cervical directa.
Es decir, el objetivo del test era diferenciar el tejido sano del presuntamente enfermo. Por lo tanto, cuando una zona no se tiñe con el lugol despierta sospecha de patología. En ese caso el test es positivo
Por el contrario, si aplicado el lugol el tejido toma el color caoba característico se supone que no hay lesión = test de Schiller negativo.
La confusión surge cuando se habla de iodopositivo o iodonegativo
Como quiera que algunas preguntas del examen pueden tener relación con esta antigua prueba quiero dejar aclarado que, para esta escuela, la posición sobre el Schiller es:
Schiller negativo = iodopositivo
Schiller positivo = iodonegativo
miércoles, 11 de noviembre de 2009
Manejo de Lesiones de Bajo Grado
lunes, 9 de noviembre de 2009
Liquen Escleroso - Resumen
viernes, 6 de noviembre de 2009
Evaluación Práctica
Hospital Rivadavia: lunes, miércoles y jueves de 9 a 12 hs
Hospital Durand: lunes, miércoles y viernes de 9 a 12 hs. Jueves de 9 a 12 y de 13 a 15 hs
Hospital Tornu: Lunes de 9 a 12 y de 15 a 17 hs; Martes de 12 a 15; Miércoles de 9 a 12 hs
lunes, 2 de noviembre de 2009
Cáncer Vulvar
jueves, 22 de octubre de 2009
Mostración Colpofotográfica Dras Cynthia Cao y Lujan Crosbie
Cualquier duda consultar a las autoras o dejar comentarios en el blog

Aquí se pueden apreciar tres tipos de epitelio:
1. Epitelio pavimentoso, escamoso o nativo (superficie lisa de color rosado, esta coloración estará en relación con la vascularización del estroma y el grosor del epitelio)
2. Epitelio cilíndrico, columnar o glandular ( tras la aplicación de acético las papilas se individualizan unas de otras, redondeándose y formando una multitud de granos dispuestos regularmente como racimos de uvas.
3. Unión escamo columnar

•Mosaico tenue, límites netos y campos regulares, no hace relieve.
• Probablemente tarde bastante tiempo en dibujarse tras la aplicación de ácido acético.
•Su aspecto no es de gran sospecha por su morfología, no obstante debido a su extensión y a la proximidad al canal endocervical es preferible biopsiar.
•Su histología correspondió a Sil de bajo grado.

•Mosaico, de mayor densidad, más espeso, con áreas de mayor relieve,
se ve como un límite interno entre 2 zonas de la misma lesión.
•Sus límites externos son netos y no parece penetrar en canal endocervical.
• Se asocia con zona de transformación abierta (se ven orificios glandulares cornificados) y cerrada.
•Su histología correspondió a Sil de Alto grado

•La infección subclínica por HPV se describe como un área localizada dentro y fuera de la ZT,
acetoblanca, blanco transparente o blanco nieve, de bordes recortados y superficie irregular, áspera, bordes delimitados y recortados, tiene lesiones satélite, yodo con presencia parcial, es yodo+/-
domingo, 11 de octubre de 2009
Prurito - Dispareunia - Vulvodinia
No es sencillo tratar un tema extenso en este medio. He tratado de volcar lo mejor posible los puntos fundamentales pero admito que queda demasiado esquemático.
Cualquier duda pueden efectuar un comentario o hacer una pregunta en el mismo blog o al mail patologiadelavulva@gmail.com y les responderé lo más rápido posible. (Tuve un problema técnico con el blog que me impidió responder algunos comentarios, pero ya está resuelto. Pido disculpas a quienes se hayan sentido molestos)
Caso contrario, en algún intervalo del curso lo podemos aclarar personalmente.
Gracias por su comprensión
Miguel Maglione
Prurito
El prurito es el síntoma por excelencia de la mayoría de las enfermedades de la vulva.
Deben considerarse, en cada caso, sus características:
Localización
Intensidad
Duración
Momento de aparición
Factores agravantes
Factores mitigantes
Las pacientes que presentan prurito pueden encuadrarse en alguna de estas situaciones:
# Con dermatosis pruriginosa evidente
# Con lesiones en la piel enmascaradas por las lesiones producidas por el rascado
# Con lesiones atribuibles solamente al rascado
Prurito sin lesiones cutáneas evidentes
– Localizado
– Generalizado
¿Cómo es el camino del picor?
Un agente cualquiera estimula las terminaciones nerviosas de la unión dérmico-epidérmica
De allí corre por las raíces nerviosas dorsales de la médula espinal
Llega al tálamo y finaliza en la Corteza Cerebral
Estímulos que disminuyen el umbral del picor (aumenta el prurito)
· presión, calor, microestimulación intraneural, histamina, mediadores de la inflamación, opiáceos – TODO LO QUE PRODUCE STRESS EMPEORA EL PRURITO
Estímulos que aumentan el umbral del picor (disminuye el prurito)
· presión, vibración, rascado, frotar, frío, TENS, acupuntura, capsaicina. LOS ESTÍMULOS QUE PRODUCEN DOLOR, MEJORAN EL PRURITO
Relación de Enfermedades Sistémicas y Prurito Primario
• Confirmada: Insuficiencia Renal/Uremia – Colestasis – Hipertiroidismo - Policitemia vera - Linfomas/Enfermedad de Hodking
• Probable: Hipotiroidismo – Ferropenia – Neoplasias - Diabetes
• Basada en casuística: SIDA – Mastocitosis - Anorexia nerviosa - Alteraciones neurológicas - Sindrome de Sjögren - Mieloma Múltiple - Sindrome de malaabsorción
Prurito desencadenado por Fármacos:
• Por liberación de Histamina: Opiáceos – Derivados yodados – Tiamina – Quinina – Aspirina
• Por colestasis: Clorpropamida – Tolbutamida – Clorpromazina – Fenotiazidas – Estolato de Eritromicina – Anovulatorios – Esteroides anabolizantes
• Por favorecer la piel seca: Atropina – Retinoides – Niacina
• Por reacción inmunoalérgica: Sensibilidad sub-clínica
Tratamiento del Prurito Primario:
• Retirar la medicación que se esté utilizando
• Lociones o cremas emolientes
• Romper el círculo picor-rascado-picor
• Medidas inespecíficas
– Ambiente (temperatura, humedad, higiene, presencia de alergenos)
– Ropa (evitar ropa interior sintética y vestimenta ajustada)
– Hábitos
• Fototerapia
• Tratamiento tópico
– Frío
– Emolientes
– Glucocorticoides
– Capsaicina
– Antidepresivos Tricíclicos
– Inmunomoduladores (pimecrolimus - tacrolimus)
• Tratamiento sistémico
– Antihistamínicos
– Glucocorticoides
– Antagonistas opiáceos
– Sedantes (ataraxicos)
Dispareunia
Puede ser:
• Primaria
• Adquirida
• Permanente
• Situacional
• Superficial
• Profunda
• Completa
Factores de Riesgo:
• Diabetes
• Bajos niveles de estrógeno
• Menopausia
• Uso de alcohol u otras drogas
• Estrés
• Trauma o lesión anterior
Causas de dispareunia superficial
• Cicatriz de episiotomía o desgarro
• Infección vaginal o uretral
• Tumores
• Sequedad vaginal
• Prolapso
• Craurosis
• Vaginismo
• Vulvodinia
Causas de dispareunia profunda
• Cervicopatías
• Enfermedad inflamatoria pélvica
• Masas anexiales
• Endometriosis
• Adherencias pelvianas
• Cistitis o cistitis intersticial
• Útero fijo
Tratamiento:
• Medidas higiénicas
• Tratamiento de las patologías concomitantes
• Lubricantes y/o anestésicos locales
• Toxina botulínica (vaginismo)
• Terapia sexual
• Apoyo psicológico
Vulvodinia
Vulvodinia:
· Disconfort vulvar (especialmente ardor o quemazón) en ausencia de hallazgos físicos relevantes o patología neurológica específica clínicamente identificable
· Dolor crónico en la región vulvar de al menos 3 a 6 meses de evolución sin una causa definida
Clasificación del Dolor Vulvar (ISSVD)
• Dolor relacionado a factores específicos
– Infecciosos
– Inflamatorios
– Neoplásicos
– Neurológicos
• Vulvodinia
– Generalizada
• provocada
• no provocada
• mixta
– Localizada
• provocada
• no provocada
• mixta
Causas probables de la Vulvodinia:
• Anomalías embriológicas o anatómicas
• Oxalaturia
• Factores genéticos o inmunológicos
• Factores hormonales
• Inflamación
• Infección
• Neuropatías
• Factores psicosexuales
Diagnóstico:
• Anamnesis
– Antecedentes
– Características del síntoma
– Tratamientos anteriores
– Hábitos higiénicos y dietéticos
– Historia sexual
• Examen físico
– Observación cuidadosa
– Estudio del flujo vaginal
– Q-Tip test (tocar suave y ordenadamente el vestíbulo con un hisopo - despierta dolor = +)
El dolor vulvar puede ser:
• Nociceptivo: Daño cutáneo-mucoso con sistema nervioso intacto
• Neuropático: Daño o alteración del SN (piel y mucosa pueden estar intactos)
• Psicogénico: No hay daño de la piel, mucosa o trayecto nervioso. El problema está en el cerebro (depresión – somatización)
Asociaciones posibles: Cefalea, Colon irritable, Ansiedad, Cistitis intersticial, Vejiga espasmódica, Disfunción ATM, Fatiga crónica, etc)
La vulvodinia localizada más frecuente es la que afecta al vestíbulo (vestibulodinia). Se caracteriza por:
• Dispareunia
• Eritema
• “Q-Tip Test” +
En estos casos se han encontrado:
• Gran incremento de terminales nerviosas (nociceptores)
• Proliferación de mastocitos
• Defectos en 2 genes (IL1-RA – IL-1 beta) responsables de limitar la respuesta inflamatoria
Tratamiento: Dada la falta de conocimiento sobre la fisiopatología de la vulvodinia se han propuesto un sinnúmero de tratamientos cuyos resultados son inciertos.
1. Eliminar irritantes (jabones perfumados, protectores con desodorante, ropa interior sintética, bidet, café, cigarrillo, etc.)
2. Estrógenos locales
3. Anestésicos tópicos (lidocaina en gel)
4. Biofeedback del piso pelviano
5. Antidepresivos tricíclicos (Amitriptilina)
6. Anticonvulsivantes (Gabapentin)
7. En todos los casos: apoyo psicológico y sexual
En la vulvodinia localizada (vestibulodinia) cuando todo tratamiento falla se puede intentar la cirugía: resección del vestíbulo y desplazamiento de la pared vaginal posterior hacia la horquilla (resultados controvertidos)
miércoles, 7 de octubre de 2009
Martes 13/10/09 ASUETO
Para el fin de semana se subirá al blog la clase correspondiente a Prurito, Dispareunia y Vulvodinia.
NO DEJEN DE ENTRAR AL BLOG: HABRA PREGUNTAS SOBRE ESTE TEMA EN EL EXAMEN
jueves, 27 de agosto de 2009
RECUPERATORIO PARCIAL
El martes 8 de septiembre próximo se tomará el recuperatorio del parcial para quienes hayan sido reprobados o los que estuvieron ausentes
lunes, 24 de agosto de 2009
NOTAS PARCIAL AGOSTO 2009
ABRILE JULIETA A. 9 - AGUILAR SEBASTIAN 7 - ANDRADA MARIANA FERNANDA 6 - PARTIN LUDMILA 9 - ARTAZCOZ SANTIAGO 6 - AUIL DIEGO 7 - AVACA MARIANA P. 7 - AVEGNO ANGELA M. 7,5 - BAGNATI MICAELA 7,5 - BALLARIN MARTIN MARIANO 8 - BALZI LUCIANA S. 6,5 - BERTOLA MARIA E. 8 - BLANCO MARIA LAURA C. 7 - BUFFA ROSANA E. 8,25 - CACERES VIVIANA 8 - CAFFARO MARIA L. 6 - CERRELLA GISELA ANINA 9,5 - COYA JIMENA 9,5 - DASTUGUE MILAGROS S. 8 - DE FILPO MEDINA MARIA 9,5 - DELFINO LETICIA G. 8,5 - DEL MOLINO TORRES MARIA DEL P. 7 - DISANTO CARLA 7 - DOMINGO LUCIA 8 - FAZIO ANABELLA L. 6 - FERNANDEZ SANTIAGO FEDERICO 7,5 - FREYRE BARRANTE MARIA F. 6 - FROLA LUCIANA 7 - GIAVEDONI MARIA EUGENIA 7 - GRICHENER MATIAS A. 8 - GUILLEMETTE ALEJANDRA 8,5 - IGLECIA DANIELA V. 8 - INGOLD ROHRER ELIZABET 8,5 - ITOIZ MARIA LAURA 7 - LA BELLA MARA 6,5 - LANGDON MARIA L. 9,5 - LITTERIO VALERIA I. 8 - MARTINEZ MARISEL 8,5 - MARTINEZ EZEQUIEL 6 - MARTINOLI VANESA 8,5 - MEZZOTERO ANA CRUZ 8 - NAVARRO VALERIA A. 7 - NIEVA ADRIANA C. 7 - NOGUEIRA CARLA ANGELICA 9,5 - ORRIGO CAROLINA MARIEL 8 - PACHECO VALERIA G. 9 - PALMA LANDEAU MARIA A. 7 - PALOMBO ROMINA 8 - PEREMATEU MARIA SOL 8 - PIROSO PAULA M. 7 - PISARENCO LUCIANA X. 8,5 - PUGNI LAURA ALEJANDRA 6 - RAMILO TOMAS 7,5 - REBON CAROLINA A. 8 - REBOTTARO MARIA MARGARITA 7 - REPETTO JULIETA 8 - RIAL RODRIGUEZ CECILIA 8 - RODRIGUEZ PAZO EVA 8 - ROVERE CARLA 8 - SAEZ BARBARA 8 - SAIED CYNTHIA N. 6 - SALAZAR MOLTRASIO LUCILA M. 7,5 - SPOLLANSKY ROMINA I. 10 - TENXERA MARIA LUJAN 6 - TROTTI PAULA 8,5 - VARGAS ZAMBRANA LAURA NOEMI 6 - VAZQUEZ LUCIA 7 - VILASECA ESTEFANIA 6,5 - VILLAFAÑE BARBARA M. 8 - VLACHOVSKY MARCELA ALEJANDRA 8,5
miércoles, 29 de julio de 2009
NOVEDADES II
- El próximo 4 de agosto reiniciamos el Curso con las clases de Carcinoma Micro y Macroinvasor a cargo de los Dres. Jorge Huguet y Juan Carlos Staringer respectivamente. Este último condensará todo el tema de macroinvasor en una sola clase para posibilitar la toma del parcial
- El 18 de agosto se tomará el parcial (ver detalles en próximas entradas del Blog)
- El 22 de septiembre, la clase de Carcinoma de Cuello y Embarazo estará a cargo del Dr. Marcelo Inglesi
- Teniendo en cuenta que el 13 de octubre no habrá clases, el Martes 6 de octubre la Dra. Gisela Castro hablará de: Lesiones vulvares por HPV y VIN: diagnóstico y tratamiento
- La clase de Vulvodinia, dispareunia y prurito vulvar (programada para el 6 de octubre) será publicada en este Blog
- En los próximos días continuaremos subiendo mostraciones colpofotográficas y casos clínicos
- ¡PARTICIPEN!!!
sábado, 25 de julio de 2009
Novedades - Examen Parcial
No dejen de ver el blog los próximos días. Daremos más detalles sobre este tema
martes, 21 de julio de 2009
¡¡Importante!!
jueves, 9 de julio de 2009
CASOS CLINICOS
Muchas Gracias por participar.
En unos días publicaremos las respuestas correctas
Caso Clínico I - Dra. Laura Ariel
Del interrogatorio surge que en los últimos 6 meses presento cuadros similares no tan intensos.
Hace 2 años está en tratamiento por hipotiroidismo.
Tuvo 2 anginas purulentas tratadas con antibióticos en los últimos meses.
Caso Clínico I - Pregunta 2
Caso Clínico I - Pregunta 3
1.Uso de antibióticos
2.Enfermedad de transmisión sexual
3.Diabetes y/o inmunosupresión
4.1 y 2 son correctas
Caso Clínico I - Pregunta 4
Caso Clínico I - Pregunta 5
1.Metronidazol 2gr monodosis
2.Fluconazol 150mg monodosis
3.Nistatina tabletas vaginales 14 días
4.Azitromicina 1gr monodosis
5.2 y 3 son correctas
jueves, 2 de julio de 2009
¡IMPORTANTE! - Suspensión clase 7/7/09
Cualquier duda vuelquenla como comentario al final de esta entrada del blog o comuníquense con los Coordinadores.
Mientras tanto, este Blog será el medio de comunicación incluyendo:
- Información para el examen
- Información sobre los prácticos
- Mostraciones colpofotográficas
- Resúmenes de clases anteriores
- Respuestas a vuestras preguntas
Por lo tanto: NO DEJEN DE ACCEDER AL BLOG AL MENOS UNA VEZ POR SEMANA
miércoles, 24 de junio de 2009
Manejo de las Lesiones de Bajo Grado
REAGAN (1954): condiloma plano (HPV)- displasia leve
RICHARD (1968): condiloma plano (HPV) - CIN 1
BETHESDA (1988/2001): L- SIL - L-SIL
CITOLOGÍA Y L-SIL
- Sensibilidad general del PAP: 50 a 98%.
- Falsos negativos aceptables en L-SIL: 30%
- ASC (ASC-US y ASC-H) : no debe superar el 5%:
- 15 a 25% de ASC-US corresponderán a L-SIL
El agregado complementario de la colposcopía reduce los falsos negativos de la citología exfoliativa a valores inferiores al 2%
PATRONES COLPOSCÓPICOS
• Leucoplasia, mosaico y puntillado tenues, planos y de bordes netos (“desaparece rápido” IFCPC Barcelona 2002)
• Puntillado con puntos vasculares finos y distancia intercapilar normal.
• Mosaico con losetas simétricas y calles finas
• Zona Yodo (-) muda de bordes netos (“a menudo parcialmente moteada” IFCPC Barcelona 2002)
HISTOLOGÍA Y L-SIL
• Sólo el examen histológico de la lesión determina el diagnóstico definitivo.
• En L-SIL puede haber algunas diferencias de interpretación entre distintos patólogos.
• Existe buena maduración epitelial, mínimo grado de anormalidades nucleares localizadas en el tercio profundo del grosor epitelial, escasas mitosis sin configuración anormal.
No ha sido demostrado que la determinación del tipo viral tenga valor alguno para decidir tratar o no tratar una lesión de bajo grado. Más del 80% presentan tipos virales de alto riesgo y, sin embargo, son habitualmente infecciones transitorias con regresión espontánea (especialmente en <30 años)
EVOLUTIVIDAD DEL HPV L-SIL
- “continuo biológico” indefectible o lesiones con caracteres genéticamente diferentes?? (no todas las lesiones tienen NECESARIA evolutividad biológica desde HPV hacia Carcinoma, ya que algunas se detienen y otras regresan)
- la persistencia sería hoy un factor determinante.
- tendría trascendencia la combinación de tipos virales (perdió importancia la carga viral)
- el HPV continúa siendo factor necesario pero no suficiente para el desarrollo del cáncer.
NO EXISTE TRATAMIENTO ALGUNO QUE ELIMINE AL HPV
SOLO TRATAMOS LA LESIÓN QUE PROVOCA, ACEPTÁNDOSE QUE
LA GRAN MAYORÍA DE L-SIL PRESENTA REGRESIÓN ESPONTÁNEA
MÉTODOS DESTRUCTIVOS
- CRIOCIRUGÍA.
- TOPICACION CON Ác TCA.
- VAPORIZACIÓN LÁSER.
MÉTODOS ESCISIONALES
- RADIOFRECUENCIA (ESCICION LEEP, CONO LEEP)
- CONIZACIÓN A BISTURÍ FRÍO
- ESCISIÓN LÁSER
La neoplasia cervical intraepitelial es una enfermedad local; no involucra el estroma ni los linfáticos. Es imprescindible tener presente que cualquier tratamiento debe extenderse e incluir a los fondos glandulares de la zona de transformación (al menos 6 – 7 mm)
La principal objeción a los tratamientos destructivos locales es la ausencia de control histológico completo de las lesiones, pudiendo pasar inadvertido uno o más focos con mayor lesión (intraglandulares) o incluso invasivos en el estroma.
CUANDO RE-BIOPSIAR UN L-SIL?
- Ante cambios de la imagen que supongan probabilidad de progresión.
- Ante cambios de la imagen sumadas a eventos concomitantes (p.e. inmunodepresión)
- Ante citologías de H-SIL
EMBARAZO Y L-SIL
El manejo recomendado ante diagnóstico histológico de L-SIL durante el embarazo es solo control.
Está desaconsejado cualquier tipo de tratamiento
PENESCOPÍA Y L-SIL
La utilización de preservativo es aconsejable aunque no imprescindible*
No existe causalidad demostrada entre Ca. de pene y HPV.
La detección de lesiones subclínicas no corta la cadena epidemiológica.